スタンフォード大学医学部を中心とする研究グループは、色覚異常を持つ膀胱がん患者が、色覚異常のない患者に比べて長期の死亡リスクが高い可能性を示した。
血尿が早期受診の引き金になりやすい一方、赤色が見えにくい人ではそのサインが「見えない」ことがある。
「初期サイン」気づきの遅れを生む可能性
尿検査で使用する検体カップのイメージ。画像はイメージ。(写真:Adobe Stock)
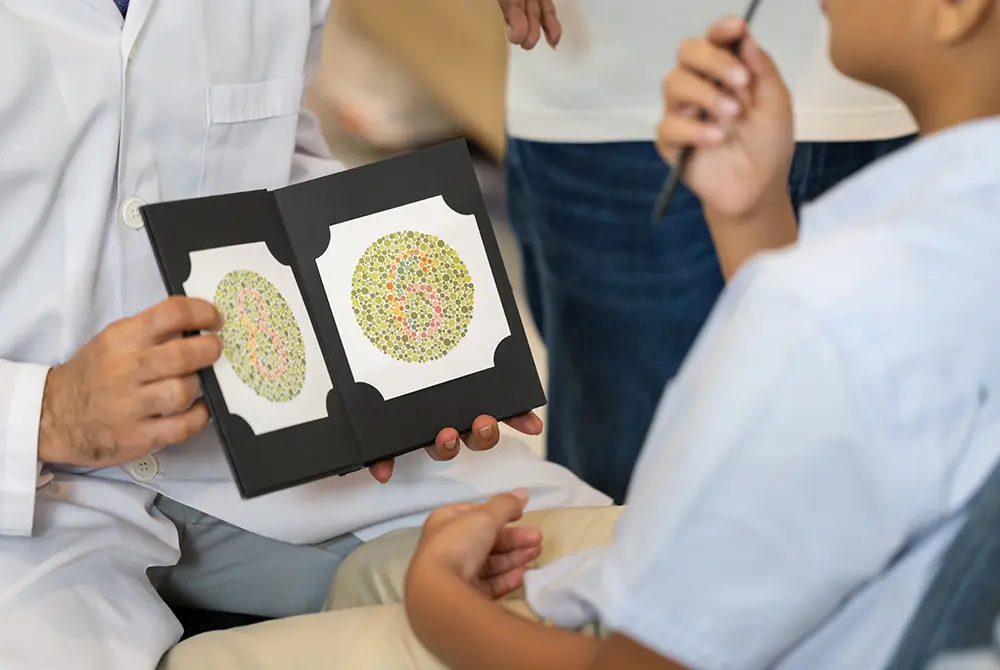
色覚異常は男性で約12人に1人とされ、赤と緑の識別が難しいタイプが多い。
膀胱がんの初期に出やすい「無痛性の血尿」は、色の変化に気づけないと受診遅れにつながり得る。
TriNetXの匿名化電子カルテを用い、診断コードで抽出した患者を背景因子でマッチさせて生存差を検証した。
研究の発表文書によれば、色覚異常は一般に想像される以上に多く、男性では約12人に1人、女性では約200人に1人に見られるとされる。多くのタイプで赤と緑の識別が難しく、日常生活では信号や衣類の色合わせなどに影響が出る。
一方、膀胱がんは男性に多いがんで、早期に「痛みのない血尿(無痛性肉眼的血尿)」が出ることが多い。血尿は受診のきっかけになりやすい反面、痛みなど他の症状が乏しい場合、本人が色の変化に気づけなければ受診が遅れ得る。
過去には、色覚異常者が尿や便に混じる血液を識別しにくいこと、膀胱がんでより進行した状態で見つかりやすい可能性などが小規模な研究で示されていた。
今回の研究は、こうした「気づきにくさ」が最終的に生存に影響するかを、電子カルテ由来の大規模データで検証した。
研究チームは「TriNetX(世界の医療機関の匿名化電子カルテを集約する研究ネットワーク)」を用い、「診断コード」に基づいて膀胱がんまたは大腸がんを持つ患者を抽出し、その中から色覚異常を併存するグループを同定した。
診断コードは、病気を識別するために付与されるコードで、この診断コードを頼りにすることで、特定の条件に合う人の情報を抽出することができる。
解析では、年齢、性別、人種や民族、喫煙歴や併存疾患の差が結果に影響しないよう、条件を調整した対照グループを設定し、生存の差を解析した。
膀胱がんで生存差、大腸がんでは差なし
トイレ環境。画像はイメージ。(写真:Adobe Stock)
膀胱がんは「色覚異常あり」群で生存確率が低く、20年の全死因死亡リスクは52%高かった(リスク比1.52)。
大腸がんでは色覚異常の有無で生存に有意差がなく、症状の多様さや検診普及の影響が示唆された。
未診断の色覚異常が含まれるなど限界はあるが、色覚異常のある人は尿検査の習慣化などで見逃し対策が重要になり得る。
結果として、膀胱がんでは「色覚異常あり」のグループで生存確率が低い結果が出た。
20年間の死亡リスクを比較すると、色覚異常ありグループの死因によらない全死因死亡リスクが52%高かった。リスク比は1.52だった。リスクが52%高いといえる。
対照的に大腸がんでは、色覚異常の有無で生存に統計学的な差は確認されなかった。
研究側は理由として、大腸がんは腹痛や便通変化など血便以外の症状が受診動機になり得ること、さらに45~75歳を中心に検診が制度として普及していることを挙げる。膀胱がんは無症状者を対象とした標準的なスクリーニングが一般化しておらず、初期段階の発見が「本人が血尿に気づくか」頼みになりやすい構造も問題とされる。
研究では、色覚異常と診断されていない人もいることから、リスクが過小評価されている可能性があることなど、研究の限界にも言及している。
こうした点を踏まえて、色覚異常のある人は、年1回の尿検査を欠かさないなど、見えにくさを前提に健康に気を払うことが重要になる可能性がある。
研究成果は2026年1月15日付でNature Healthに掲載された。